Warum manuelle Therapie helfen kann: Moderne Schicht(en)arbeit
Von: Tilo Mörgen (Dipl.Soziologe, Fachautor) – Praxis Bruckmann
Betrachten wir den Querschnitt unseres Körpers nicht als statische Schichten, sondern als ein lebendiges, gleitfähiges Kommunikationssystem bestehend aus Wächtern und Motoren. "Muskelschmerz" ist oft gar kein reines Muskelproblem.
Es ist ein Geschehen in einem komplexen Netzwerk aus Gleitschichten (Hyaluron), reichem Nervengewebe (Rezeptoren), Muskeln und faszialen Hüllen, die alle miteinander kommunizieren und kann manualtherapeutisch wie mithilfe der Pohltherapie® behandelt werden. Derzeit sinbd vorgestellten Modell der "Standard" wie er in der Faszienforschung verwendet wird. Um das besser zu verstehen, betrachten wir analytisch zwei funktionelle Einheiten.
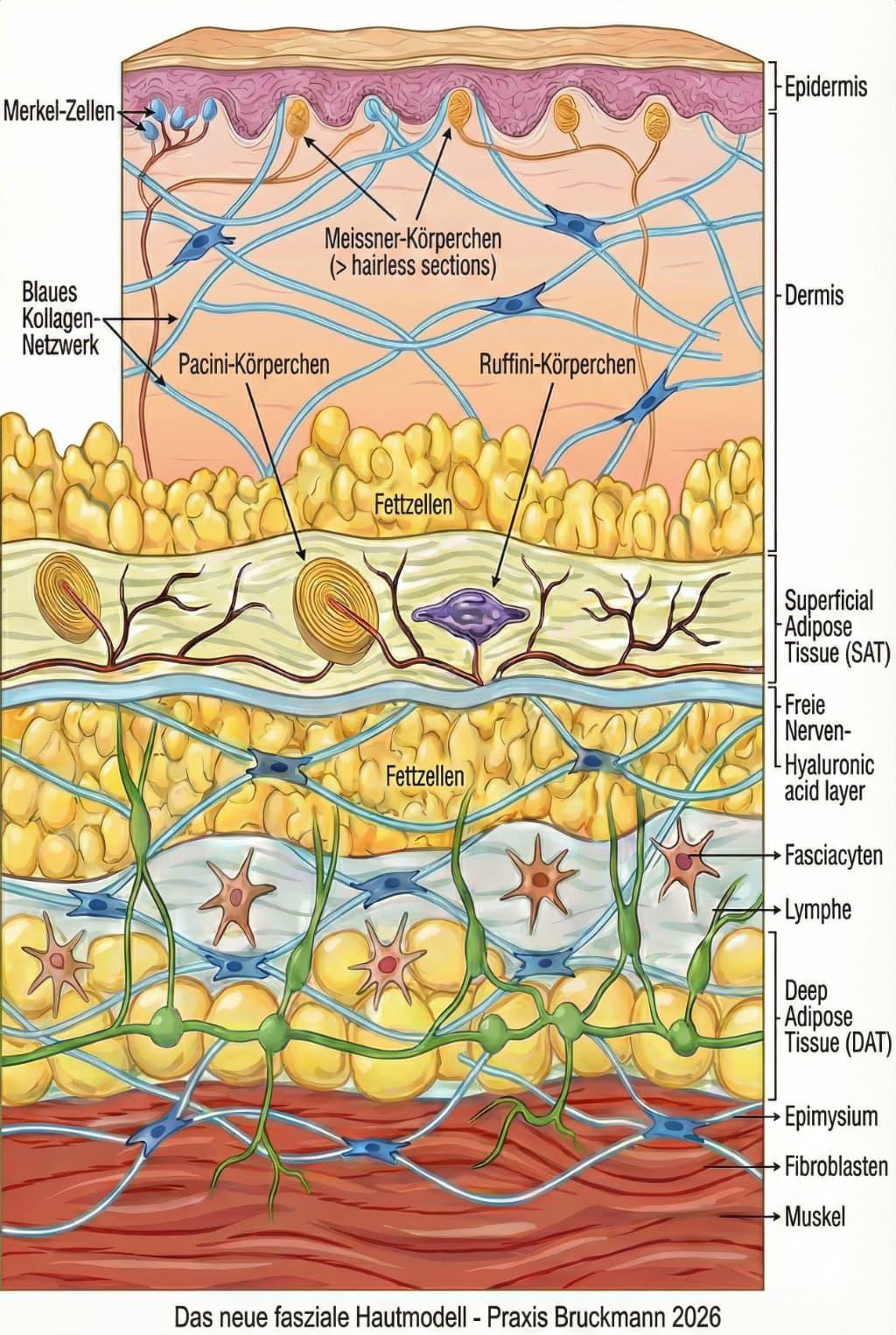
A: Die sensiblen Wächter an der Oberfläche - Schichten der Haut bis zum Muskel und
B: der Motor in der Tiefe, der Muskel selbst
A: Die sensiblen Wächter an der Oberfläche
Ganz oben (Epidermis & Dermis), in der Oberhaut und Lederhaut, sitzen unsere "Frühwarnsysteme". Hier finden wir die Merkel-Zellen und Meissner-Körperchen. Sie liegen oberflächlich, um feine Berührungen und Druck sofort an das Gehirn zu melden. Sie sind die erste Kontaktstelle zur Außenwelt.
Das Polster-System (Subkutis: SAT & DAT)
Unter der Haut folgt nicht einfach nur "Fett", sondern ein hochorganisiertes Dämpfungssystem. Das Bild unterscheidet hier – wie es die moderne Forschung (u.a. Lancerotto & Stecco) fordert – zwischen zwei Fettschichten:
- SAT (Superficial Adipose Tissue): Das oberflächliche Fettgewebe.
- DAT (Deep Adipose Tissue): Das tiefe Fettgewebe. Getrennt werden diese beiden "Bauchspeck-Schichten" durch eine feine, aber wichtige Trennwand: die Superficial Fascia (Oberflächliche Faszie). Früher oft übersehen, wissen wir heute, dass sie essenziell für die Struktur des Unterhautgewebes ist.
Das Gleitsystem der Tiefe (Fascia Profunda & Hyaluron)
Nun kommen wir in den biomechanisch spannendsten Bereich. Über dem Muskel liegt die tiefe Faszie. Damit unsere Muskeln unter der Haut arbeiten können, ohne dass die Haut bei jeder Bewegung starr mitgezogen wird, braucht es ein Gleitmittel. Das Bild zeigt hier eine Hyaluronsäure-Schicht, die wie ein Schmierfilm wirkt. Produziert wird dieses "Schmieröl" von spezialisierten Zellen, den Fasciacyten (Stecco et al., 2011/2018). Diese erst kürzlich entdeckten Zellen (Stecco et al.) sorgen dafür, dass die Schichten geschmeidig aneinander vorbeigleiten ("Sliding System"). Wenn wir uns "steif" fühlen, ist oft dieses Hyaluron verklebt oder verdichtet.
Die tiefe Sensorik und der Motor (Rezeptoren & Muskel)
In der Tiefe, nahe der Faszie und den Muskelübergängen, finden wir die "Schwerarbeiter" der Wahrnehmung:
Pacini- und Ruffini-Körperchen: Sie liegen tiefer als die Sensoren der Haut, da sie Informationen über Vibration, Dehnung und Gelenkposition (Propriozeption) liefern. Sie sagen uns, wo unser Körper sich im Raum befindet.
Der Muskel (Epimysium): Schließlich erreichen wir den Muskel. Wichtig ist hier: Der Muskel hört nicht auf und die Faszie fängt an – sie sind untrennbar. Die Muskelhülle (Epimysium) ist fest mit den darüberliegenden Schichten verwoben.
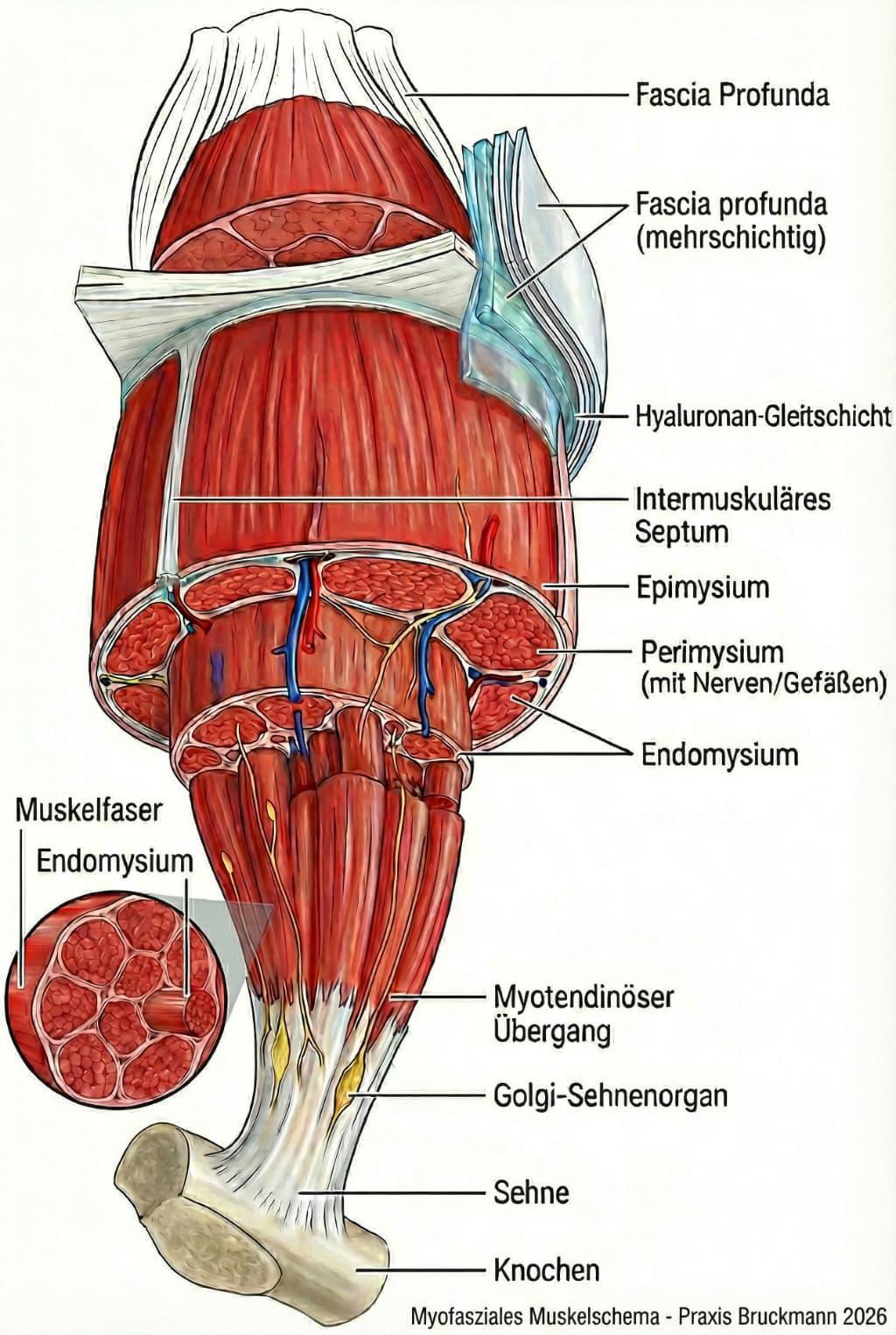
B: der Motor in der Tiefe, der Muskel selbst
Klassische Lehrbücher zeigen die tiefe Faszie oft als eine simple "Wurstpelle". Die moderne Forschung (Stecco et al. 2011; Stecco 2015), zeigt, dass sie oft mehrschichtig ist. Zwischen diesen dichten Schichten und zwischen der Faszie und dem Muskel (Epimysium) liegt lockeres Bindegewebe, das reich an Hyaluronsäure ist.
In der Faszie befinden sich spezialisierte Fibroblasten (EPFs), die bei tiefen Wunden zur Hautoberfläche aufsteigen. Sie ziehen ihre umgebende Matrix (einschließlich Blutgefäßen und Nerven) wie ein „vorgefertigtes Kit“ mit sich, um Wunden schnell zu verschließen (Corea-Gallegos 2019, Knoedler 2023). Sie spielen auch eine Rolle bei neu entdeckten Zusammenspiel von autonomen Nervensystem und Imunsystem (Smolgovsky 2024). Der Vagusnerv kann möglicherweise über den Nucleus Tractus Solitarius körperweite Entzündungen drosseln. (Schleip 2025)
Die explizite Darstellung der "mehrschichtigen Fascia Profunda" und der "Hyaluronan-Gleitschichten" sind essenziell für die derzeitige Modelle unabhängiger Gleitfähigkeit von Muskeln unter der Haut.
Es gibt keine wirkliche Trennung zwischen Muskel und Faszie (Huijing 1999, 2009). Das intramuskuläre Bindegewebe (Endo-/Peri-/Epimysium) ist das Gerüst, in dem die Muskelzellen hängen. Dieses Gerüst wird zur Sehne. Der Übergang vom Muskel zur Sehne zeigt nicht, wie der Muskel "aufhört" und die Sehne "anfängt", sondern wie die bindegewebigen Hüllen (Endo-/Perimysium) zusammenfließen und die Sehne bilden. Die Kraftübertragung erfolgt über dieses fasziale Netzwerk (lateral force transmission), nicht nur longitudinal.
Die Faszie ist deutlich schmerzempfindlicher als der Muskel. Während Muskelschmerz oft als „pochend“ oder „klopfend“ beschrieben wird, äußert sich Faszienschmerz eher als „brennend“, „schneidend“ oder „stechend“ (Schilder 2018)
Septen als Kraftüberträger: Intermuskuläre Septen sind keine bloßen Trennwände, sondern wichtige Strukturen zur Kraftübertragung zwischen Muskelgruppen und zur Verankerung am Knochen (Periost).
Das Septum wird als integrierte Struktur in der Grafik gezeigt, die mit der Fascia Profunda verbunden ist.
Aktuelle Studien legen nahe, dass der klassische Muskelkater (Delayed Onset Muscle Soreness) eher ein Problem der Faszien-Afferenzen als der Muskelfasern selbst ist (Brandl 2024).
Sensorik und Innervation
Faszien sind unser reichhaltigstes sensorisches Organ. Prof. Schleip betont die hohe Dichte an Mechanorezeptoren (Golgi, Pacini, Ruffini und vor allem freie Nervenendigungen) in den faszialen Schichten - Tesarz et al. (2011); Schleip (2003). Die Darstellung von Nerven, die innerhalb der Perimysium-Schichten (den "Straßen" in den Muskel) verlaufen, ist entscheidend. Viele Schmerzen, die wir als "Muskelschmerz" empfinden, stammen eigentlich von den Nervenendigungen in diesen faszialen Hüllen, nicht aus der Muskelfaser selbst.
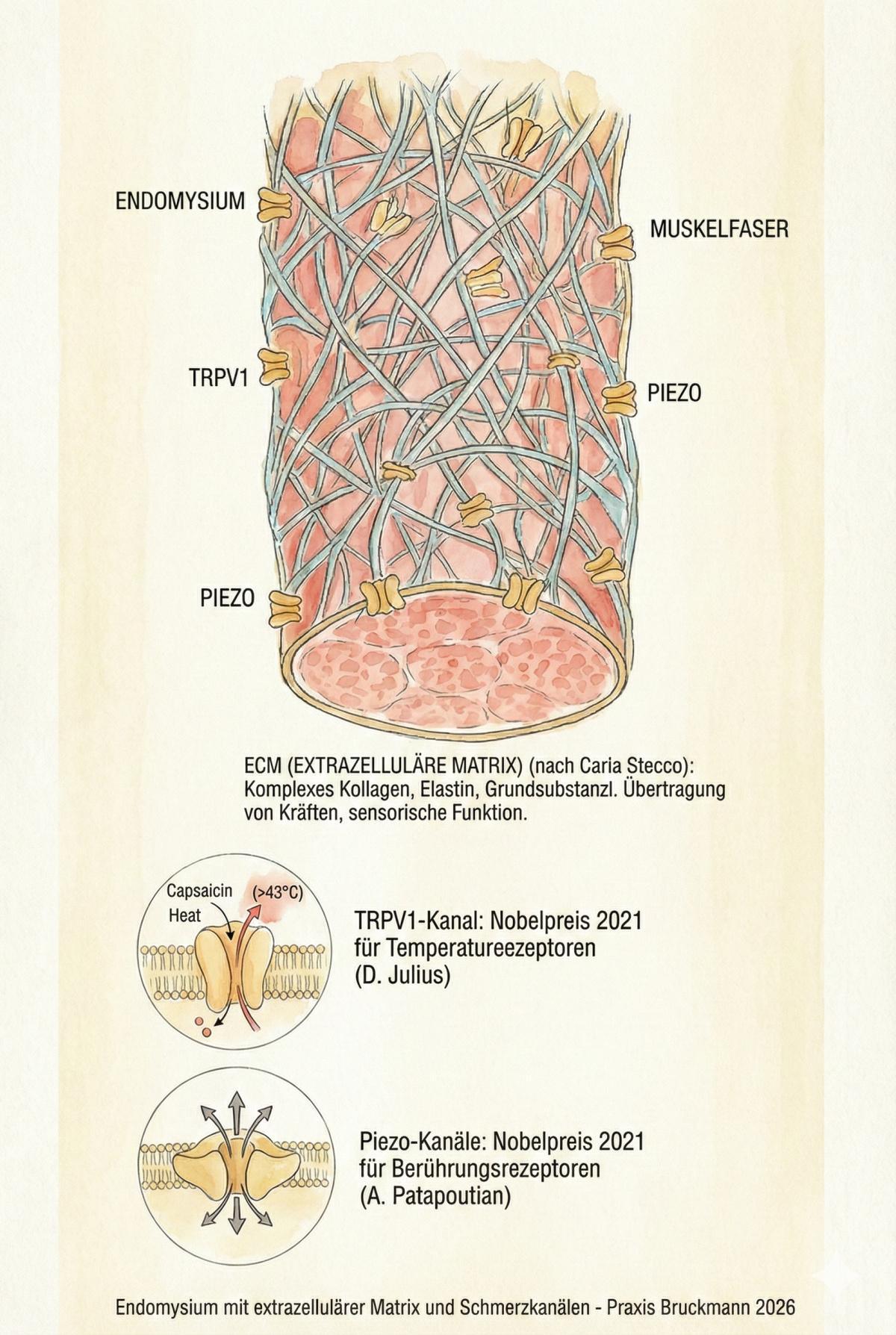
Endomysium: Keine unerklärliche Beschwerden?
Auch sehr kleine Strukturen im Muskel können zu Schmerzen und Funktionsverlust beitragen – nicht nur „der Muskel als Ganzes“. Ein wichtiger Bestandteil ist das Endomysium: ein feines Bindegewebsnetz, das jede einzelne Muskelfaser umhüllt und Teil der extrazellulären Matrix (ECM) des Muskels ist. Dieses Netzwerk hilft bei Kraftübertragung, Stabilität im Gewebe und der Einbettung von Nerven und Blutgefäßen. Dass Ihr Körper mechanische Reize in Empfindungen und Schmerz „übersetzt“, hängt u. a. mit spezialisierten Rezeptorsystemen für Temperatur und Berührung/Mechanik zusammen (TRP-/Piezo-Systeme; Nobelpreis 2021).
Wenn sich diese feinen Gewebeschichten durch Überlastung, Stress, Entzündungsprozesse oder anhaltende Schonhaltung „verändern“, kann Bewegung sich zäh anfühlen, schneller schmerzen oder weniger belastbar sein. Bei myofaszialen Beschwerden (z. B. Triggerpunkte) wird außerdem diskutiert, dass nicht nur Muskelkontraktion, sondern auch Faszien-/ECM-Prozesse und neuro-immune Sensitivierung das Schmerzgeschehen (Schleip 2025) mitbestimmen können. Studien mit Mikrodialyse deuten darauf hin, dass in der Umgebung aktiver Triggerpunkte ein biochemisches Milieu mit schmerzverstärkenden Botenstoffen auftreten kann (Sha 2008).
Funktionelle Störungen der Wächter:innen und Motoren. Wie wir helfen in der Praxis Bruckmann
Ziel unserer Behandlung ist daher, Gewebe und Nervensystem wieder „beruhigter“ und belastbarer zu machen – durch dosierte Bewegung, gezielte manuelle Techniken und passende Eigenübungen. Zur positiven Beeinflussung funktioneller Beschwerden wenden wir in der Praxis Bruckmann multimodale manuelle Techniken an. Das bedeutet: Wir kombinieren verschiedene, aufeinander abgestimmte Handgriffe, um Gewebe, Nervensystem und Bewegung wieder besser ins Gleichgewicht zu bringen.
Ein Teil davon sind sehr sanfte Techniken für die „sensiblen Wächter“ des Körpers – also Strukturen, die besonders schnell auf Reize reagieren. Dazu gehören feine Druck- und/oder Scherreize (z. B. nach Emtrat/Brandl), sanftes Gleiten sowie weitere schonende Kontakttechniken, die das Gewebe beruhigen und die Wahrnehmung verbessern können.
Ergänzend nutzen wir faszienbezogene Verfahren wie myofaszialen Release, Schiebe- bzw. Verschiebetechniken und pohltherapeutische Rolltechniken. Im nächsten Schritt geht es darum, den „Motor“ wieder rund laufen zu lassen: Hier arbeiten wir bei Bedarf mit kräftigerem, gezieltem Druck zur aktiven Myogelosenbehandlung (u. a. an Septen) sowie mit Druck-und-Bewegungs-Ansätzen im Sinne propriozeptiver neuromuskulärer Entspannungstechniken. Außerdem können Pandiculations nach Thomas Hanna (spezielle, bewusst ausgeführte Bewegungsabläufe) eingesetzt werden, um Spannungsmuster zu lösen und die aktive Bewegungssteuerung zu verbessern.
Literaturliste (Fundstellen)
Primärliteratur: Anatomie der Faszie & Hyaluronsäure
Correa-Gallegos, D., Jiang, D., Christ, S., Ramesh, P., Ye, H., Wannemacher, J., Gopal, S. K., Yu, Q., Aichler, M., Walch, A., Mirastschijski, U., Volz, T., & Rinkevich, Y. (2019). Patch repair of deep wounds by mobilized fascia. Nature, 576, 287–292.
Knoedler, S., Broichhausen, S., Guo, R., Dai, R., Knoedler, L., Kauke-Navarro, M., Diatta, F., Pomahac, B., Machens, H. G., Jiang, D., & Rinkevich, Y. (2023). Fibroblasts - the cellular choreographers of wound healing. Frontiers in Immunology, 14, 1233800
Stecco, C. (2015). Functional Atlas of the Human Fascial System. Elsevier Health Sciences. (Das Standardwerk zur modernen makroskopischen Faszienanatomie).
Stecco, C., Stern, R., Porzionato, A., Macchi, V., Masiero, S., Stecco, A., & De Caro, R. (2011). Hyaluronan within fascia in the etiology of myofascial pain. Surgical and Radiologic Anatomy, 33(10), 891–896. https://doi.org/10.1007/s00276-011-0876-9
Stecco, C., Fede, C., Macchi, V., Porzionato, A., Petrelli, L., Biz, C., Stern, R., & De Caro, R. (2018). The fasciacytes: A new cell population of fascial system. Italian Journal of Anatomy and Embryology, 123(1), 162. (Hier wird der Begriff "Fasciacyten" aus der Grafik wissenschaftlich definiert).
Lancerotto, L., Stecco, C., Macchi, V., Porzionato, A., Stecco, A., & De Caro, R. (2011). Layers of the abdominal subcutaneous tissue: anatomical, biomechanical, and radiological analysis. Plastic and Reconstructive Surgery, 128(1), 153–159. (Beleg für die Unterteilung in SAT, Superficial Fascia und DAT).
Cowman, M. K., Schmidt, T. A., Raghavan, P., & Stecco, A. (2015). Viscoelastic properties of hyaluronan in physiological conditions. F1000Research, 4, 622.
Primärliteratur: Sensorik, Innervation & Schmerz
Amir, A., Kim, S., Stecco, A., Jankowski, M. P., & Raghavan, P. (2022). Hyaluronan homeostasis and its role in pain and muscle stiffness. PM&R, 14(12), 1490–1496.
Brandl, A., Wilke, J., Egner, C., Schmidt, T., Schilder, A., & Schleip, R. (2024). Pain quality patterns in delayed onset muscle soreness of the lower back suggest sensitization of fascia rather than muscle afferents: A secondary analysis study. Pflügers Archiv - European Journal of Physiology, 476, 395–405..
Schilder, A., Magerl, W., Klein, T., & Treede, R. D. (2018). Assessment of pain quality reveals distinct differences between nociceptive innervation of low back fascia and muscle in humans. PAIN Reports, 3(3), e662.
Schleip, R. (2025, 2. November). Teil 1: Forschungsstand [Unveröffentlichtes Vortragsskript].
Schleip, R. (2025, 2. November). Teil 2 [Unveröffentlichtes Vortragsskript].
Stecco, A., Bonaldi, L., Fontanella, C. G., Stecco, C., & Pirri, C. (2023). The effect of mechanical stress on hyaluronan fragments' inflammatory cascade: Clinical implications. Life, 13(12), 2277.
Stecco, C. (2025, Oktober). Fascia's role in pain perception [Transkript eines Audio-Beitrags, Pain Relief Summit].
Schleip, R. (2003). Fascial plasticity – a new neurobiological explanation: Part 1. Journal of Bodywork and Movement Therapies, 7(1), 11–19. (Ein Klassiker zur Einführung der Faszie als sensorisches Organ).
Schleip, R., Findley, T. W., Chaitow, L., & Huijing, P. A. (Eds.). (2012). Fascia: The Tensional Network of the Human Body - E-Book: The science and clinical applications in manual and movement therapy. Elsevier Health Sciences.
Tesarz, J., Hoheisel, U., Wiedenhöfer, B., & Mense, S. (2011). Sensory innervation of the thoracolumbar fascia in rats and humans. Neuroscience, 194, 302–308. (Schlüsselstudie, die beweist, dass die Faszie dicht innerviert ist und Schmerzquelle sein kann).
Mense, S. (2019). Innervation of the thoracolumbar fascia. European Journal of Translational Myology, 29(3), 8297.
Willard, F. H., Vleeming, A., Schuenke, M. D., Danneels, L., & Schleip, R. (2012). The thoracolumbar fascia: anatomy, function and clinical considerations. Journal of Anatomy, 221(6), 507–536.
Primärliteratur - Myofasziales Schmerzsyndrom - Imunsystem, autonomes Nervensystem
Schleip, R., Gabbiani, G., Wilke, J., Naylor, I., Hinz, B., Zorn, A., Jäger, H., Breul, R., Schreiner, S., & Klingler, W. (2019). Fascia is able to actively contract and may thereby influence musculoskeletal dynamics: A histochemical and mechanographic investigation. Frontiers in Physiology, 10, 336. https://doi.org/10.3389/fphys.2019.00336
Stecco, C., Stern, R., Porzionato, A., Macchi, V., Masiero, S., Stecco, A., & De Caro, R. (2011). Hyaluronan within fascia in the etiology of myofascial pain. Surgical and Radiologic Anatomy, 33(10), 891–896. https://doi.org/10.1007/s00276-011-0876-9
Bordoni, B., & Marelli, F. (2020). Impact of stress, immunity, and signals from endocrine and nervous system on fascia. Frontiers in Bioscience (Elite). https://www.imrpress.com/journal/fbe/13/1/10.2741/870
Slater AM, Barclay SJ, Granfar RMS, Pratt RL. Fascia as a regulatory system in health and disease. Front Neurol. 2024;15:1458385. Published 2024 Aug 7. doi:10.3389/fneur.2024.1458385
Nayak TK, Parasania D, Tilley DG. Adrenergic orchestration of immune cell dynamics in response to cardiac stress. J Mol Cell Cardiol. 2024;196:115-124. doi:10.1016/j.yjmcc.2024.09.010
Smolgovsky, S., Theall, B., Wagner, N., & Alcaide, P. (2024). Fibroblasts and immune cells: At the crossroad of organ inflammation and fibrosis. PubMed Central (PMC). https://pmc.ncbi.nlm.nih.gov/articles/PMC11219060/
Gromakovskis V., Exploring fascia in myofascial pain syndrome: an integrative model of mechanisms. Front Pain Res (Lausanne). 2025;6:1712242. Published 2025 Oct 27. doi:10.3389/fpain.2025.1712242
Leicht BT, Kennedy C, Richardson C. Inflammatory Biochemical Mediators and Their Role in Myofascial Pain and Osteopathic Manipulative Treatment: A Literature Review. Cureus. 2022;14(2):e22252. Published 2022 Feb 15. doi:10.7759/cureus.22252
Primärliteratur: Kraftübertragung & Biomechanik
Huijing, P. A. (1999). Muscle as a collagen fiber reinforced composite: a review of force transmission in muscle and whole limb. Journal of Biomechanics, 32(4), 329–345. (Der "Klassiker" zur lateralen Kraftübertragung).
Huijing, P. A. (2009). Epimuscular myofascial force transmission: a historical review and implications for new research. International Journal of Therapeutic Massage & Bodywork, 2(4), 11–21.
Yucesoy, C. A., Koopman, B. H., Baan, G. C., Grootenboer, H. J., & Huijing, P. A. (2003). Effects of inter- and extramuscular myofascial force transmission on tri-articular force production: analysis of experimental data. Journal of Biomechanics, 36(12), 1797–1811.
Primärliteratur: Endomysium
Purslow, P. P. (2020). The structure and role of intramuscular connective tissue in muscle function. Frontiers in Physiology, 11, 495. https://doi.org/10.3389/fphys.2020.00495
Stecco, A., Giordani, F., Fede, C., Pirri, C., De Caro, R., & Stecco, C. (2023). From muscle to the myofascial unit: Current evidence and future perspectives. International, Journal of Molecular Sciences, 24(5), 4527. https://doi.org/10.3390/ijms24054527
Turrina, A., Martínez-González, M. A., & Stecco, C. (2013). The muscular force transmission system: Role of the intramuscular connective tissue. Journal of Bodywork and Movement Therapies, 17(1), 95–102. https://doi.org/10.1016/j.jbmt.2012.06.001
Gillies, A. R., & Lieber, R. L. (2011). Structure and function of the skeletal muscle extracellular matrix. Muscle & Nerve. https://pmc.ncbi.nlm.nih.gov/articles/PMC3177172/
Primärliteratur: Schmerz
Julius, D., & Patapoutian, A. (2021). TRPV1 and Piezo: The 2021 Nobel Prize in Physiology or Medicine. IUCrJ. https://journals.iucr.org/m/issues/2022/01/00/me6171/
Graven-Nielsen, T., & Mense, S. (2001). The peripheral apparatus of muscle pain: Evidence from animal and human studies. The Clinical Journal of Pain, 17, 2–10. https://pubmed.ncbi.nlm.nih.gov/11289084/
Shah, J. P., & Gilliams, E. A. (2008). Uncovering the biochemical milieu of myofascial trigger points using in vivo microdialysis: An application of muscle pain concepts to myofascial pain syndrome. Journal of Bodywork and Movement Therapies, 12(4), 371–384. https://pubmed.ncbi.nlm.nih.gov/19083696/
Travell, J. G., Simons, D. G., & Simons, L. S. (2018). Travell, Simons & Simons’ myofascial pain and dysfunction: The trigger point manual (3rd ed.; J. M. Donnelly, Ed.). Wolters Kluwer. https://shop.lww.com/Travell–Simons—Simons–Myofascial-Pain-and-Dysfunction/p/9780781755603
Haut & Rezeptoren (Allgemeine Histologie für die Bildinhalte)
Langer, K. (1861). Zur Anatomie und Physiologie der Haut. Sitzungsberichte der Kaiserlichen Akademie der Wissenschaften, 45, 223–257. (Historischer Klassiker zu den Spaltlinien der Haut, relevant für die Struktur des dermalen Bindegewebes).
Gilman, S. (2002). Joint position sense and vibration sense: anatomical organisation and assessment. Journal of Neurology, Neurosurgery & Psychiatry, 73(5), 473–477.
Alle Grafiken des Textes: Tilo Mörgen - Praxis Bruckmann - 2026 © - mithilfe von KI